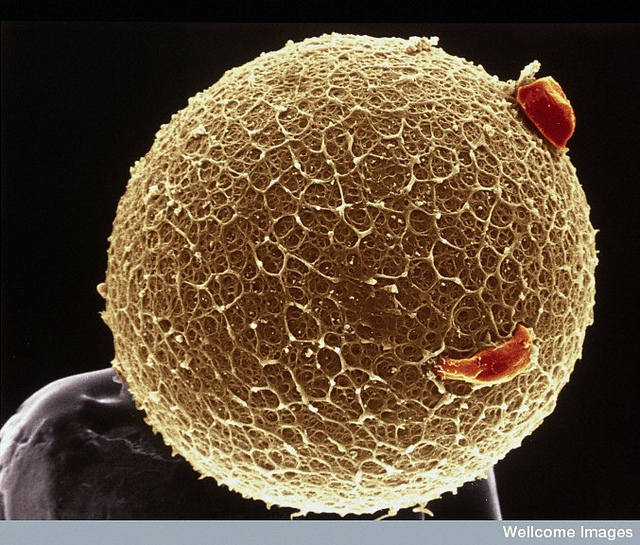
Donne potenzialmente fertili per sempre, o quasi. Proprio come gli uomini. Finora era considerato biologicamente impossibile. Adesso, però, i ricercatori del Vincent Center for Reproductive Biology del Massachusetts General Hospital di Boston, negli Stati Uniti, hanno individuato cellule staminali adulte che danno luogo a ovociti nell’essere umano. Una scoperta che in futuro potrebbe rendere più concreta la speranza di diventare madre in quelle donne che devono affrontare l’infertilità come conseguenza di un trattamento chemioterapico. Il team, guidato da Jonathan Tilly (direttore del Vincent Center) ha pubblicato il suo studio su Nature Medicine.
Non è la prima volta che Tilly sfida il dogma secondo il quale le femmine dei mammiferi nascono con una riserva illimitata di cellule uovo che servirà loro per tutta la vita, non formando nuovi ovociti durante la crescita e l’età riproduttiva. Già nel 2004, in uno studio apparso su Nature (e nel controllo dei risultati pubblicato su Cell l’anno seguente), il ricercatore aveva dichiarato che in femmine di topo sottoposte a chemioterapia un trapianto di midollo osseo o di cellule del sangue poteva ristabilire la produzione di ovociti. Queste due pubblicazioni, molto controverse, non avevano del tutto convinto la comunità scientifica. Tuttavia da allora diversi studi avevano seguito la scia del lavoro di Tilly nella ricerca di riserve di cellule staminali adulte in grado di differenziarsi in ovociti.
Tra questi c’è uno studio del 2009 dell’università Jiao Tong di Shanghai, in Cina, apparso su Nature Cell Biology. Questo lavoro non solo mostrava che era possibile isolare e coltivare cellule staminali in grado di produrre ovociti ( Osc), ma anche che queste cellule, dopo un trapianto nelle ovaie di topoline sottoposte a chemioterapia, si differenziavano in ovociti in grado di dare luogo a una progenie sana.
Ora, nel loro studio, i ricercatori del Vincent Center hanno messo a punto un nuovo protocollo per l’individuazione e l’ isolamento di staminali che continuano a produrre ovociti nelle ovaie, basato sulla ricerca di una particolare proteina, presente unicamente sulla superficie di queste cellule. Per esaminare le capacità funzionali delle cellule isolate con il nuovo protocollo, gli studiosi hanno iniettato le cellule Osc individuate e isolate in topi (marcate con proteine fluorescenti) nelle ovaie di topi normali adulti. Hanno quindi osservato che i follicoli di questi animali contenevano effettivamente anche gli ovociti marcati con le proteine fluorescenti. Questi sono stati prelevati e fecondati in vitro, e hanno prodotto embrioni che sono stati fatti procedere nelle divisioni per qualche ora (fino allo stato di blastocisti).
Visti i risultati, i ricercatori hanno deciso di passare dal topo all’essere umano: il team ha impiegato il nuovo protocollo per isolare potenziali Osc in ovaie adulte umane. Le cellule ottenute condividevano tutte le potenzialità genetiche e di crescita delle loro equivalenti murine e, come queste, erano in grado di formare spontaneamente cellule con le caratteristiche degli ovociti. Gli studiosi, infine, hanno iniettato queste cellule staminali (di nuovo marcate con proteine fluorescenti) in tessuto ovarico umano ottenuto con una biopsia, e hanno trapiantato quest’ultimo sotto la pelle di un topo. Gli esami di questo tessuto a 7 e 14 giorni dall’impianto ha mostrato follicoli umani immaturi con ovociti sia marcati sia non marcati.
“L’obiettivo principale della ricerca era quello di provare che nelle ovaie delle donne in età riproduttiva sono presenti le cellule staminali in grado di produrre nuovi ovociti, cosa che secondo noi questo studio dimostra molto chiaramente”, ha dichiarato Tilly a Nature. “ La scoperta di cellule precorritrici degli ovociti nelle ovaie umane, insieme al fatto che queste condividono le stesse caratteristiche delle loro controparti esistenti nei topi, in grado di differenziarsi in cellule uovo perfettamente funzionanti, apre le porte allo sviluppo di tecnologie senza precedenti per combattere l’infertilità nelle donne”.
Tra le potenziali applicazioni cliniche di questi risultati, il team di Tilly sta attualmente valutando la possibilità di realizzare una banca di Osc umane, l’identificazione di ormoni e fattori che promuovono la formazione degli ovociti, lo sviluppo di ovociti maturi da queste staminali per la fecondazione in vitro e altri approcci per migliorare i risultati dei trattamenti contro l’infertilità.
La scoperta tuttavia è stata accolta con prudenza dalla comunità scientifica che è in attesa della sua conferma da parte di altri laboratori e che sottolinea la lontananza da un’eventuale applicazione clinica.
Per esempio, David Albertini, esperto in riproduzione femminile del Kansas University Medical Center, ha spiegato al New York Times che non è ancora chiaro se e come la procedure possa essere realmente usata in questo senso: “Nessuno dei criteri che noi usiamo per stabilire che una cellula è un ovocita di alta qualità, usato per i trattamenti attuali, è soddisfatto dallo studio”. Anche se la ricerca dovesse essere convalidata, prosegue Albertini, l’immediato uso di queste cellule non sarebbe in trattamenti contro l’ infertilità ma in altri campi, come la sperimentazione di farmaci.
via wired.it
Credit immagine: a wellcome images/ Flickr